Έρπης στόματος: συμπτώματα και αντιμετώπιση
Θα μάθετε
- Τι είναι ο ιός του έρπητα και ποιοι είναι οι τύποι του
- Δερματική πύσωλη και συχνότητα εμφάνισης
- Τρόποι μετάδοσης και παράγοντες κινδύνου
- Κύρια συμπτώματα και κλινικά σημεία
- Στάδια εξέλιξης της πύσωλης
- Επιπλοκές και ομάδες κινδύνου
- Σύγχρονες μέθοδοι θεραπείας
- Μέτρα πρόληψης και ενίσχυση της άμυνας
- Βελτίωση της ποιότητας ζωής με πύσωλη
Η δερματική πύσωλη, γνωστή και ως έρπης, αποτελεί μεταδοτική ιογενή λοίμωξη. Οφείλεται στον ιό Herpes simplex (HSV). Ο ιός αυτός εκδηλώνεται με βλάβες στο δέρμα και στους βλεννογόνους και, σε ορισμένες περιπτώσεις, μπορεί να επηρεάσει και το νευρικό σύστημα. Η πύσωλη θεωρείται χρόνιου τύπου κατάσταση, παρότι πολλοί φορείς δεν εμφανίζουν καθόλου ενοχλήματα. Ο υπεύθυνος ιός μπορεί να είναι τύπου HSV-1 ή HSV-2, με διαφορετικό συνήθως πρότυπο συμπτωμάτων. Η μετάδοση γίνεται με άμεση επαφή με μολυσμένο άτομο. Αφού ο ιός εισέλθει στον οργανισμό, παραμένει σε αυτόν εφ’ όρου ζωής.
Τι είναι ο ιός του έρπητα και ποιοι είναι οι τύποι του
Ο ιός του έρπητα ανήκει στη μεγάλη οικογένεια των ερπητοϊών, που είναι ιδιαίτερα διαδεδομένη. Οι δύο κύριες μορφές του HSV είναι ο HSV-1 και ο HSV-2. Παρότι προκαλούν παρόμοιες εκδηλώσεις, συνδέονται συχνά με διαφορετικές εντοπίσεις. Ο HSV-1 εμφανίζεται πιο συχνά ως φυσαλίδες στο στόμα και στο πρόσωπο, ενώ ο HSV-2 συνδέεται κυρίως με φυσαλίδες στα γεννητικά όργανα.
Hsv-1 και οι επιδράσεις του
Ο HSV-1 μεταδίδεται συνήθως μέσω του στοματικού βλεννογόνου και του σάλιου, προσβάλλοντας κατά κανόνα τα χείλη και την περιοχή του στόματος. Μπορεί να προκαλέσει επώδυνες και κνησμώδεις φυσαλίδες, που συχνά περιγράφονται ως πληγές του κρυολογήματος. Παρότι η συνηθέστερη εντόπιση είναι το στόμα, ο HSV-1 μπορεί να προκαλέσει λοίμωξη και σε άλλα σημεία του σώματος.
Hsv-2 και τα χαρακτηριστικά του
Ο HSV-2, από την άλλη πλευρά, μεταδίδεται κυρίως μέσω της σεξουαλικής επαφής και εντοπίζεται στην περιοχή των γεννητικών οργάνων. Προκαλεί επώδυνες, κνησμώδεις φυσαλίδες και έλκη στη γεννητική χώρα. Παρότι ο HSV-2 συσχετίζεται συχνότερα με τον έρπη των γεννητικών οργάνων, και οι δύο τύποι μπορούν να εγκατασταθούν και να εκδηλωθούν σε οποιαδήποτε περιοχή του σώματος.
Παραμονή του ιού στον οργανισμό
Χρειάζεται να τονιστεί ότι, όταν ο ιός του έρπητα εγκατασταθεί στον οργανισμό, δεν απομακρύνεται και παραμένει εφ’ όρου ζωής. Κατά διαστήματα μπορεί να επανενεργοποιείται και να οδηγεί σε επαναλαμβανόμενα επεισόδια. Συχνά αυτό σχετίζεται με μειωμένη άμυνα του οργανισμού, έντονο στρες ή άλλες επιβαρυντικές συνθήκες.
Δερματική πύσωλη και συχνότητα εμφάνισης
Η δερματική πύσωλη είναι από τις πιο συχνές ιογενείς λοιμώξεις παγκοσμίως. Εκτιμάται ότι περισσότεροι από 2 στους 3 νέους ανθρώπους έχουν τον ιό στον οργανισμό τους. Ο HSV-1 απαντάται συχνότερα σε σχέση με τον HSV-2. Για να περιοριστεί η εκδήλωση του ιού, απαιτείται προσοχή, καθώς σε περίπτωση αδύναμου ανοσοποιητικού η λοίμωξη μπορεί να προκαλέσει σημαντικά προβλήματα. Ιδιαίτερη ανησυχία υπάρχει όταν επηρεάζεται το νευρικό σύστημα ή εσωτερικά όργανα. Η διάγνωση επιβεβαιώνεται συχνά με εξετάσεις όπως η αλυσιδωτή αντίδραση πολυμεράσης (PCR) και ορολογικός έλεγχος. Μπορεί επίσης να χρησιμοποιηθούν κυτταρολογικό επίχρισμα και βιοψία δερματικής βλάβης. Οι εξετάσεις αυτές βοηθούν να διευκρινιστεί ο τύπος του ιού και η αλληλεπίδρασή του με το ανοσοποιητικό. Είναι γνωστό ότι αντιικά φάρμακα, όπως η ακυκλοβίρη, η βαλακυκλοβίρη, η πενσικλοβίρη και η φαμσικλοβίρη, χρησιμοποιούνται για την αντιμετώπιση της λοίμωξης από ερπητοϊούς. Επειδή παραμένουν για μικρό χρονικό διάστημα στον οργανισμό, οι συχνότερες δόσεις θεωρούνται ασφαλείς και αποτελεσματικές. Συνολικά, η δερματική πύσωλη είναι ευρέως διαδεδομένη λοίμωξη και συχνότερα επηρεάζει άτομα με μειωμένη ανοσολογική άμυνα. Η σωστή θεραπευτική αντιμετώπιση και η πρόληψη είναι σημαντικές.
Τρόποι μετάδοσης και παράγοντες κινδύνου
Η δερματική πύσωλη μεταδίδεται κυρίως μέσω άμεσης επαφής με το σώμα ατόμου που φέρει τον ιό. Ο HSV-1 συνδέεται συνήθως με ανταλλαγή σάλιου, ενώ ο HSV-2 μεταδίδεται συχνότερα με τη σεξουαλική επαφή. Έμμεση μετάδοση μπορεί να συμβεί και μέσω επαφής με μολυσμένα αντικείμενα. Σε άτομα με εξασθενημένο ανοσοποιητικό, όπως όσοι λαμβάνουν ανοσοκατασταλτικά, όσοι πάσχουν από καρκίνο ή HIV/AIDS, ο κίνδυνος είναι αυξημένος. Στις ομάδες υψηλού κινδύνου εντάσσονται επίσης οι έγκυες και τα νεογνά.
Άμεση επαφή
- Ανταλλαγή σωματικών υγρών (σάλιο, γεννητικές εκκρίσεις)
- Άγγιγμα των φυσαλίδων με άμεση επαφή
- Φιλιά, ιδιαίτερα όταν υπάρχουν ενεργές βλάβες στην περιοχή των χειλιών
Έμμεση μετάδοση
- Επαφή με μολυσμένα αντικείμενα και επιφάνειες
- Χρήση κοινών σκευών κουζίνας ή προϊόντων καλλυντικής/υγιεινής
Ομάδες αυξημένου κινδύνου
- Άτομα με μειωμένη ανοσολογική άμυνα
- Έγκυες
- Νεογνά
Η απρόσεκτη σεξουαλική συμπεριφορά και η ανεπαρκής προσωπική υγιεινή αυξάνουν την πιθανότητα μετάδοσης. Είναι σημαντικό να τηρείται υγιεινός τρόπος ζωής και να ενισχύεται η άμυνα του οργανισμού, ώστε να μειώνονται οι υποτροπές.
Κύρια συμπτώματα και κλινικά σημεία
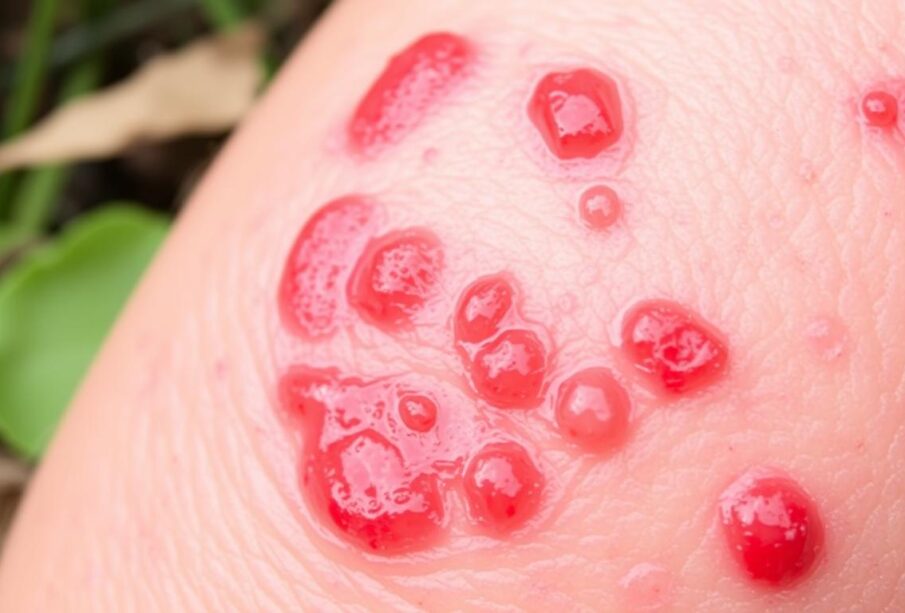
Τα συμπτώματα της δερματικής πύσωλης διαφοροποιούνται ανάλογα με τον τύπο του HSV και την περιοχή που έχει προσβληθεί. Συχνές εκδηλώσεις από το δέρμα είναι ο κνησμός, το εξάνθημα, η δημιουργία κρούστας, μικρές πληγές, αίσθημα μυρμηγκιάσματος και διαυγείς υδαρείς φυσαλίδες. Μπορεί επίσης να παρουσιαστούν πυρετός, πονοκέφαλος και μυαλγίες. Η στοματική μορφή προκαλεί επώδυνα έλκη στον στοματικό βλεννογόνο και στα χείλη. Η γεννητική μορφή εκδηλώνεται με φυσαλίδες και έλκη στη γεννητική χώρα. Η ένταση μπορεί να κυμαίνεται από ήπια έως σοβαρή, ενώ ορισμένα άτομα είναι ασυμπτωματικοί φορείς.
- Ο HSV-1 προσβάλλει συχνότερα τα χείλη, τον στοματικό βλεννογόνο, τη μύτη και το δέρμα του προσώπου.
- Ο HSV-2 εμφανίζεται συνήθως στα έξω γεννητικά όργανα και γύρω από τον πρωκτό.
- Τα συμπτώματα ξεκινούν κατά κανόνα 2 έως 12 ημέρες μετά τη μόλυνση.
- Η χειλική πύσωλη είναι από τις πιο συχνές μορφές έρπητα και μπορεί να υποτροπιάζει 1 έως 6 φορές τον χρόνο.
Η έγκαιρη αναγνώριση και η σωστή αντιμετώπιση των συμπτωμάτων μειώνουν την πιθανότητα επιπλοκών και διευκολύνουν την πορεία της νόσου.
Στάδια εξέλιξης της πύσωλης
Η πύσωλη είναι δερματική λοίμωξη που οφείλεται στον ιό του έρπητα και ακολουθεί συγκεκριμένη πορεία με διαδοχικά στάδια. Στην αρχή, αρκετοί ασθενείς αισθάνονται μυρμήγκιασμα και κνησμό, χωρίς ακόμη να υπάρχουν εμφανή σημάδια στο δέρμα.
Φάση ενεργού λοίμωξης
Στη συνέχεια εμφανίζονται επώδυνες φυσαλίδες, οι οποίες σπάνε και μετατρέπονται σε ελκωτικές βλάβες με κρούστα. Η φάση αυτή διαρκεί περίπου 8 έως 12 ημέρες. Ο σχηματισμός των φυσαλίδων συνοδεύεται συνήθως από έντονη ενόχληση.
Περίοδος επούλωσης
Αργότερα οι βλάβες καλύπτονται σταδιακά με κρούστα και επουλώνονται. Η φάση αυτή μπορεί να διαρκέσει από 2 έως 4 εβδομάδες. Το πρώτο επεισόδιο είναι συνήθως το πιο έντονο. Η κατανόηση των σταδίων βοηθά στην έγκαιρη αναγνώριση των συμπτωμάτων και στην έναρξη της κατάλληλης αγωγής, ώστε να μειώνεται η επίδραση της λοίμωξης και να επιταχύνεται η αποκατάσταση.
Επιπλοκές και ομάδες κινδύνου
Η δερματική πύσωλη είναι συνήθως ήπια νόσος. Ωστόσο, σε ορισμένες ομάδες πληθυσμού μπορεί να συνδεθεί με επιπλοκές και απαιτεί μεγαλύτερη προσοχή. Στα νεογνά, η ερπητική φλεγμονή μπορεί να αποδειχθεί ιδιαίτερα επικίνδυνη, καθώς ενδέχεται να προκαλέσει εγκεφαλίτιδα και να διασπαρεί σε ολόκληρο το σώμα, θέτοντας σε κίνδυνο τη ζωή. Άτομα με εξασθενημένη άμυνα ή με προβλήματα υγείας που επηρεάζουν την κατάσταση του δέρματος είναι πιο ευάλωτα. Ευάλωτοι θεωρούνται επίσης όσοι ζουν με HIV ή όσοι έχουν υποβληθεί σε μεταμόσχευση οργάνου, καθώς σε αυτούς τα επεισόδια μπορεί να είναι βαρύτερα και συχνότερα. Στην εγκυμοσύνη, η δερματική πύσωλη μπορεί να δημιουργήσει κινδύνους, είτε λόγω επιπλοκών κατά τη διάρκεια της κύησης είτε λόγω πιθανής μετάδοσης στο παιδί κατά τον τοκετό. Σε σπάνιες περιπτώσεις μπορεί να εμφανιστούν λοιμώξεις των ματιών ή ερπητική εγκεφαλίτιδα. Συνήθως η κατάσταση δεν είναι επικίνδυνη, όμως οι συνέπειες εξαρτώνται από την ηλικία και το συνολικό προφίλ υγείας. Η πρόληψη και η έγκαιρη θεραπεία είναι καθοριστικοί παράγοντες για τη μείωση του κινδύνου.
- Σε 1 στους 20 ασθενείς αναφέρεται μυϊκή αδυναμία, που συχνά εκδηλώνεται ως παράλυση του προσωπικού νεύρου.
- Άτομα με μη επιπλεγμένες μορφές έρπητα ζωστήρα αναρρώνουν σε 2 έως 3 εβδομάδες στην παιδική ηλικία, ενώ σε μεγαλύτερες ηλικίες σε 3 έως 4 εβδομάδες.
- Ο κίνδυνος για μεθερπητική νευραλγία αυξάνεται όσο μεγαλώνει η ηλικία του ασθενούς.
- Με προληπτικό εμβολιασμό έναντι της λοίμωξης από herpes zoster, ο κίνδυνος σοβαρών επιπλοκών μειώνεται κατά 50%.
Σύγχρονες μέθοδοι θεραπείας
Η αντιμετώπιση της πύσωλης που προκαλείται από τον ιό herpes simplex βασίζεται σε σύγχρονες θεραπευτικές επιλογές. Χρησιμοποιούνται αντιικά φάρμακα, τοπικές εφαρμογές και, όταν χρειάζεται, συστηματική θεραπεία. Οι παρεμβάσεις αυτές στοχεύουν στον έλεγχο της λοίμωξης, στην ανακούφιση των συμπτωμάτων και στην ταχύτερη επούλωση.
Αντιικά φάρμακα
Τα βασικά αντιικά σκευάσματα που χρησιμοποιούνται είναι η ακυκλοβίρη, η βαλακυκλοβίρη και η φαμσικλοβίρη. Δρουν αναστέλλοντας τον πολλαπλασιασμό και τη διασπορά του ιού, συμβάλλοντας σε ταχύτερη επούλωση των ελκών και σε μείωση της πιθανότητας νέων επεισοδίων.
Τοπικές εφαρμογές
Χρησιμοποιούνται επίσης τοπικές θεραπείες, όπως αντιικά κρέμες και γέλες. Αυτές βοηθούν στη μείωση των ενοχλημάτων από τις δερματικές εκδηλώσεις, όπως οι φυσαλίδες και οι βλάβες τύπου δερματίτιδας, συμβάλλοντας στην ταχύτερη επούλωση και στον περιορισμό της δυσφορίας.
Συστηματική θεραπεία
Σε πιο βαριές περιπτώσεις εφαρμόζεται συστηματική θεραπεία. Τα αντιικά από του στόματος χρησιμοποιούνται για να ελεγχθεί η λοίμωξη και να περιοριστούν οι υποτροπές. Παράλληλα, η ανακούφιση από τον πόνο και η σωστή φροντίδα των βλαβών παραμένουν βασικά στοιχεία. Η σύγχρονη θεραπευτική προσέγγιση αξιοποιεί συνδυασμό μεθόδων, με στόχο τη σταθερή ρύθμιση της νόσου και την καλύτερη κατάσταση του ασθενούς.
Μέτρα πρόληψης και ενίσχυση της άμυνας
Η αντιμετώπιση της πύσωλης δεν περιορίζεται μόνο στην αγωγή των συμπτωμάτων, αλλά περιλαμβάνει και προληπτικές πρακτικές. Κεντρικό σημείο είναι η αποφυγή άμεσης επαφής με προσβεβλημένες περιοχές, ιδιαίτερα όταν η λοίμωξη βρίσκεται σε ενεργή φάση. Η σωστή προσωπική υγιεινή, όπως το συχνό πλύσιμο χεριών, μειώνει τον κίνδυνο εξάπλωσης. Επίσης, είναι σημαντικό να μην γίνεται κοινή χρήση προσωπικών αντικειμένων. Η χρήση προφυλακτικού στις σεξουαλικές επαφές μπορεί να περιορίσει τη μετάδοση. Οι δερματικές λοιμώξεις, οι βλάβες της επιδερμίδας και οι φυσαλίδες αποτελούν ενδείξεις δράσης του ιού και μπορούν να περιοριστούν με μέτρα πρόληψης.
- Αποφυγή άμεσης επαφής με μολυσμένες περιοχές του σώματος
- Τήρηση προσωπικής υγιεινής, με τακτικό πλύσιμο χεριών
- Χρήση προφυλακτικού κατά τη σεξουαλική επαφή
- Αποφυγή κοινής χρήσης προσωπικών ειδών υγιεινής
Η ενίσχυση του ανοσοποιητικού αποτελεί βασικό πυλώνα πρόληψης. Ο υγιεινός τρόπος ζωής και η ισορροπημένη διατροφή βοηθούν τον οργανισμό να αντιμετωπίζει τον ιό. Η επαρκής ξεκούραση και η διαχείριση του στρες έχουν επίσης ρόλο. Το τακτικό πλύσιμο χεριών και η αποφυγή αγγίγματος των βλαβών μειώνουν την πιθανότητα διασποράς. Ο ιός του έρπητα δεν εξαλείφεται πλήρως, όμως με αποτελεσματικά μέτρα μπορούν να περιοριστούν οι εκδηλώσεις. Είναι σημαντική η τακτική επικοινωνία με επαγγελματίες υγείας.
Βελτίωση της ποιότητας ζωής με πύσωλη
Η καλύτερη ποιότητα ζωής σε άτομα με δερματική πύσωλη απαιτεί συνδυασμό πρακτικών, ώστε να ελέγχεται η ερπητική φλεγμονή και να διατηρείται καλή κατάσταση δέρματος. Η αναγνώριση των πρώιμων ενδείξεων και η έναρξη θεραπείας όσο το δυνατόν νωρίτερα είναι σημαντικές. Η διαχείριση του στρες και η υιοθέτηση υγιεινών συνηθειών μπορούν να μειώσουν τη συχνότητα των εξάρσεων. Η ψυχολογική υποστήριξη μπορεί να είναι χρήσιμη, ιδιαίτερα όταν υπάρχει συναισθηματική επιβάρυνση. Οι ασθενείς χρειάζεται να αποφεύγουν ερεθιστικούς παράγοντες, όπως υπερβολική έκθεση στον ήλιο ή συγκεκριμένες τροφές. Η τακτική συνεργασία με τον γιατρό και η τήρηση του κατάλληλου θεραπευτικού πλάνου συμβάλλουν στον έλεγχο της νόσου και στη βελτίωση της καθημερινότητας, υποστηρίζοντας τόσο την κατάσταση του δέρματος όσο και την ψυχολογική ισορροπία.