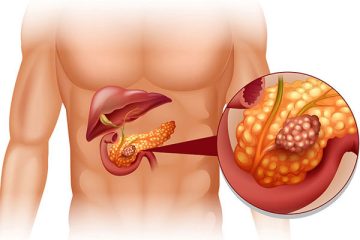
Καρκίνος παχέος εντέρου και ορθού: συμπτώματα, αιτίες, διάγνωση και θεραπεία

Θα μάθετε
- Διενεργούμενες διαγνωστικές εξετάσεις
- Ανίχνευση μη ορατής αιμορραγίας
- Εντοπισμός και ανάλυση πολυπόδων
- Σταδιοποίηση καρκίνου παχέος εντέρου
- Τρόποι θεραπείας
- Παρακολούθηση μετά τη θεραπεία
- Πότε απαιτείται άμεση ιατρική εκτίμηση
- Πρόληψη: μέθοδοι για τη μείωση του κινδύνου ανάπτυξης καρκίνου παχέος εντέρου
Η διάγνωση του καρκίνου του παχέος εντέρου ξεκινά με τη φυσική εξέταση από τον ιατρό, κατά την οποία ψηλαφάται η κοιλιακή χώρα για ανίχνευση διογκωμένων ή σκληρών μαζών. Συνήθως, για τον εντοπισμό πολύποδων ή κακοηθών αλλοιώσεων στο έντερο, πραγματοποιούνται και επιπλέον εξετάσεις.
Διενεργούμενες διαγνωστικές εξετάσεις
- Ψηλάφηση ορθού: Ο ιατρός εξετάζει ψηλαφητικά το ορθό για τον εντοπισμό ασυνήθιστων μαζών ή διογκώσεων.
- Κολονοσκόπηση: Αποτελεί τον κύριο τρόπο παρακολούθησης όλου του παχέος εντέρου και του ορθού με τη βοήθεια εύκαμπτου σωλήνα· κατά τη διαδικασία είναι δυνατή και η λήψη δειγμάτων.
- Σιγμοειδοσκόπηση: Χρησιμοποιείται για την επισκόπηση του ορθού και τμήματος του παχέος εντέρου· συνήθως πρόκειται για συντομότερη εξέταση σε σχέση με την κολονοσκόπηση.
- Βιοψία: Σε περίπτωση ύποπτων περιοχών, λαμβάνεται δείγμα ιστού κατά τη διάρκεια της κολονοσκόπησης ή άλλης διαδικασίας. Το δείγμα αποστέλλεται για εργαστηριακή ανάλυση με σκοπό τη σαφέστερη διάγνωση.
- Έλεγχος DΝΑ κοπράνων: Αναζητούνται γενετικές μεταβολές στα κόπρανα, που μπορεί να υποδεικνύουν καρκίνο ή προ-καρκινικές βλάβες.
- Αξονική κολονοσκόπηση: Εναλλακτική «εικονική» εξέταση, όπου ο εντερικός σωλήνας απεικονίζεται μέσω ακτινογραφιών στην οθόνη του υπολογιστή. Ο εντοπισμός πολύποδα ενδέχεται να καταστήσει απαραίτητη την κλασική κολονοσκόπηση.
- Εξέταση με βάριο: Με τη χρήση σκιαγραφικού μέσου και ακτινογραφία, η περίμετρος του εντέρου γίνεται εμφανής, διευκολύνοντας τον εντοπισμό ύποπτων σημείων.
- Άλλες απεικονιστικές εξετάσεις: Ανάλογα με την περίπτωση, δύναται να πραγματοποιηθεί μαγνητική τομογραφία ή υπέρηχος.
Ανίχνευση μη ορατής αιμορραγίας
Πολύποδες ή καρκινικά κύτταρα του εντέρου μπορεί να αιμορραγούν ελάχιστα, σε βαθμό που το αίμα να μην είναι αντιληπτό χωρίς ειδική εξέταση. Σε τέτοιες περιπτώσεις πραγματοποιούνται:
- Ανοσοχημικός έλεγχος αιμοσφαιρίνης κοπράνων (FIT): Εξετάζει αν υπάρχει ανθρώπινη αιμοσφαιρίνη στα κόπρανα και μπορεί να γίνει στο σπίτι, με αποστολή του δείγματος στο εργαστήριο.
- Έλεγχος με γουαϊάκιο για λανθάνον αίμα (gFOBT): Χημική μέθοδος που εντοπίζει αίμα στα κόπρανα και επίσης εφαρμόζεται στο σπίτι.
Εάν εντοπιστεί αίμα με κάποιον από αυτούς τους ελέγχους, συνήθως κρίνεται απαραίτητη επιπλέον κολονοσκόπηση.
Εντοπισμός και ανάλυση πολυπόδων
Σε περίπτωση ανεύρεσης πολύποδα, αυτός αφαιρείται από τον ιατρό και αποστέλλεται για μικροσκοπική εξέταση. Τα αποτελέσματα παρουσιάζονται στον ασθενή και καθορίζεται το πρόγραμμα τακτικής παρακολούθησης.
Σταδιοποίηση καρκίνου παχέος εντέρου
Για την ορθή επιλογή θεραπείας είναι ουσιαστικό να αξιολογηθεί ο βαθμός εξάπλωσης του καρκίνου, διαδικασία γνωστή ως σταδιοποίηση. Κάθε στάδιο προσδιορίζει το μέγεθος και την έκταση της νόσου:
- Στάδιο 0: Καρκινικά κύτταρα εντοπίζονται μόνο στον εσωτερικό βλεννογόνο του εντέρου (in situ).
- Στάδιο I: Τα κύτταρα έχουν διεισδύσει στο μυϊκό τοίχωμα του εντέρου.
- Στάδιο II (υποκατηγορίες Α, Β, C): Ο όγκος έχει διαπεράσει το τοίχωμα ή επεκταθεί σε γειτονικούς ιστούς, χωρίς προσβολή λεμφαδένων.
- Στάδιο III (υποκατηγορίες Α, Β, C): Επηρεάζονται αρκετοί λεμφαδένες ή/και παρακείμενοι ιστοί.
- Στάδιο IV (υποκατηγορίες Α, Β, C): Η νόσος έχει μετασταθεί σε απομακρυσμένα όργανα, όπως το ήπαρ, οι πνεύμονες ή το περιτόναιο.
Τρόποι θεραπείας
Η επιλογή θεραπευτικής μεθόδου βασίζεται στο στάδιο της νόσου, τη γενική κατάσταση του οργανισμού, τις ωφέλειες και τους κινδύνους κάθε παρέμβασης, καθώς και τις προτιμήσεις του ασθενούς. Το θεραπευτικό πλάνο μπορεί να περιλαμβάνει έναν ή περισσότερους από τους εξής άξονες:
Χειρουργική παρέμβαση
Οι πολύποδες και μικροί όγκοι αφαιρούνται κατά την κολονοσκόπηση ή με ελάχιστα επεμβατική λαπαροσκόπηση. Σε προχωρημένα στάδια, μπορεί να απαιτηθεί αφαίρεση τμήματος του εντέρου. Σε περιπτώσεις μεταστάσεων στο ήπαρ, πραγματοποιείται εξαίρεση εφόσον μπορούν να αφαιρεθούν όλες οι εστίες διατηρώντας αρκετό υγιή ιστό. Προ-εγχειρητικά, όταν ο όγκος είναι μεγάλος, εφαρμόζεται χημειοθεραπεία για να μειωθεί το μέγεθος.
Υπάρχουν επίσης τεχνικές καταστροφής εστιών χωρίς ανοιχτή επέμβαση, όπως εξάλειψη με ραδιοκύματα, μικροκύματα, έγχυση αλκοόλης ή κατάψυξη. Η εμβολή, δηλαδή η απόφραξη των αγγείων που τροφοδοτούν τον όγκο, χρησιμοποιείται για την αντιμετώπιση μεταστάσεων στο ήπαρ.
Ακτινοθεραπεία
Η θεραπεία με δέσμες υψηλής ενέργειας καταστρέφει τα καρκινικά κύτταρα, με εστίαση στην πάσχουσα περιοχή. Κυρίως εφαρμόζεται εξωτερική ακτινοθεραπεία, όπου με ηλεκτρονικό υπολογιστή προσδιορίζεται με ακρίβεια το σημείο στόχος. Η διαδικασία διαρκεί λίγα λεπτά και συνήθως πραγματοποιείται πολλές φορές την εβδομάδα για συγκεκριμένη περίοδο.
Ακτινοβολία μπορεί να δοθεί και εσωτερικά, με εισαγωγή ραδιενεργών υλικών ή ειδικών μέσων στον όγκο για σύντομο χρονικό διάστημα. Σε καρκίνο του ορθού, εφαρμόζεται ενδοκοιλοτική θεραπεία, με επανειλημμένες συνεδρίες ενδοαυλικά κάθε μερικές εβδομάδες.
Οι πιθανές παρενέργειες σχετίζονται με την περιοχή έκθεσης και περιλαμβάνουν αίμα στα κόπρανα, κούραση, διαταραχές αφόδευσης ή ερεθισμό του δέρματος, ενοχλήσεις στην ούρηση ή μεταβολές της σεξουαλικής λειτουργίας.
Ραδιοσυχνική αφαίρεση
Η τεχνική αυτή χρησιμοποιεί καθετήρα με ηλεκτρόδια για την απευθείας καταστροφή καρκινικών κυττάρων στους ιστούς. Είναι ιδιαίτερα κατάλληλη για μικρούς όγκους ή ηπατικές μεταστάσεις.
Χημειοθεραπεία
Χρησιμοποιούνται φάρμακα για την αντιμετώπιση και περιορισμό της εξάπλωσης των κακοηθών κυττάρων. Η χορήγηση μπορεί να είναι από του στόματος, ενδοφλέβια ή τοπικά. Η θεραπεία εφαρμόζεται σε κύκλους – ορισμένες εβδομάδες αγωγής με ενδιάμεσες παύσεις για ανάκαμψη.
Συχνά η χημειοθεραπεία ακολουθεί χειρουργική επέμβαση για εξάλειψη τυχόν υπολειμματικών όγκων. Μπορεί να προηγείται επέμβασης ώστε να μειωθεί ο όγκος. Τα ανεπιθύμητα αποτελέσματα υποχωρούν συνήθως μετά τη λήξη της θεραπείας.
Ανοσοθεραπεία
Αυτή η μέθοδος αξιοποιεί το ανοσοποιητικό σύστημα για αντιμετώπιση του καρκίνου. Μπορεί να περιληφθούν βιολογικοί παράγοντες, όπως κυτταροκίνες που ενισχύουν την ανταπόκριση του ανοσοποιητικού, ή εργαστηριακά παραγόμενα μονοκλωνικά αντισώματα που αναγνωρίζουν συγκεκριμένα καρκινικά κύτταρα και διευκολύνουν την ανοσολογική εξάλειψή τους. Επιπλέον, υπάρχουν φαρμακευτικοί αναστολείς πρωτεϊνών που επιτρέπουν άμυνα κατά των καρκινικών κυττάρων. Δοκιμάζονται πειραματικά εμβόλια που ενισχύουν τη διάκριση των καρκινικών κυττάρων από τον οργανισμό.
Οι ανεπιθύμητες ενέργειες περιλαμβάνουν ανοσολογικές αντιδράσεις, εξάνθημα, κόπωση ή παροδικές μεταβολές στις λειτουργίες του οργανισμού.
Θεραπεία με στοχευμένους παράγοντες
Σε αυτήν, τα φάρμακα δρουν σε συγκεκριμένες πρωτεΐνες ή γονίδια των καρκινικών κυττάρων για να εμποδίσουν την ανάπτυξη ή να διευκολύνουν την καταστροφή τους. Χρησιμοποιούνται ανάλογα με τον τύπο είτε από του στόματος είτε ενδοφλέβια και συχνά συνδυάζονται με χημειοθεραπεία.
Πιθανές ιδιαίτερες ανεπιθύμητες ενέργειες είναι διάρροια, αιμορραγία, αλλεργικές αντιδράσεις, αλλαγές στην ηπατική λειτουργία. Ενδεικτικά φάρμακα είναι τα aflibercept, bevacizumab, cetuximab, panitumumab, ramucirumab.
Υποστηρικτική φροντίδα
Η παρηγορητική φροντίδα αποσκοπεί στη βελτίωση της ποιότητας ζωής όταν δεν υπάρχει δυνατότητα πλήρους ίασης. Προσφέρει ανακούφιση συμπτωμάτων, μείωση πόνου, ψυχοκοινωνική στήριξη στον ασθενή και στην οικογένειά του και βοηθά στον σχεδιασμό της μελλοντικής φροντίδας.
Παρακολούθηση μετά τη θεραπεία
Μετά την ολοκλήρωση της θεραπείας, η τακτική παρακολούθηση είναι απαραίτητη για τον έγκαιρο εντοπισμό πιθανής υποτροπής ή νέων μεταβολών στην υγεία.
Διαδικασία μετέπειτα παρακολούθησης
Για μερικά χρόνια μετά τη θεραπεία, απαιτούνται συχνοί έλεγχοι, αρκετές φορές ετησίως, για την αξιολόγηση της υγείας του ασθενούς και τη διενέργεια των αναγκαίων εξετάσεων. Σταδιακά, η συχνότητα των επισκέψεων περιορίζεται. Εάν το κρίνει απαραίτητο, ο οικογενειακός ιατρός μπορεί να αναλάβει την κύρια φροντίδα. Συνίσταται η φύλαξη όλου του ιατρικού ιστορικού, των ληφθέντων φαρμάκων, των παρεμβάσεων και των παρενεργειών, ώστε να παρουσιάζονται κατά τις εξετάσεις.
Συζητήστε με τον ιατρό σχετικά με τον τρόπο ζωής, τη διατροφή ή τη λήψη συμπληρωμάτων, καθώς ορισμένα προϊόντα δύνανται να αλληλεπιδράσουν με φάρμακα ή να έχουν ανεπιθύμητες συνέπειες. Εάν αισθάνεστε καταβεβλημένοι ή ανήσυχοι, αναφέρετέ το στους επαγγελματίες υγείας, ώστε να λάβετε στήριξη ή να οδηγηθείτε σε ειδικές ομάδες υποστήριξης.
Αναγκαίες εξετάσεις για παρακολούθηση
- Κλινική εξέταση
- Κολονοσκόπηση – συνήθως μετά από 6 έως 12 μήνες από την επέμβαση και κατόπιν κατά την εκτίμηση του ιατρού
- Αξονική τομογραφία θώρακα, κοιλιάς και ενίοτε πυέλου κάθε 6 έως 12 μήνες για τα πρώτα 3 έτη
- Έλεγχος καρκινικού δείκτη CEA στο αίμα κάθε 3 έως 6 μήνες για 5 χρόνια
Πότε απαιτείται άμεση ιατρική εκτίμηση
- Απώλεια βάρους χωρίς προφανή αιτία, κοιλιακά άλγη ή αίμα στα κόπρανα
- Έντονη κόπωση που δυσχεραίνει την καθημερινότητα
- Μεταβολές στη λειτουργία της ούρησης, της αφόδευσης ή της σεξουαλικής δραστηριότητας
- Εμφανείς αλλαγές στη συμπεριφορά, τη συγκέντρωση ή τη μνήμη, διαταραχές ύπνου, άγχος ή καταθλιπτική διάθεση
- Εάν διαγνωστεί νέος καρκίνος σε στενό συγγενή, ενημερώστε τον γιατρό σας
Πρόληψη: μέθοδοι για τη μείωση του κινδύνου ανάπτυξης καρκίνου παχέος εντέρου
Η αποφυγή του καπνίσματος και η διατήρηση υγιεινού τρόπου ζωής είναι καθοριστικοί παράγοντες πρόληψης για κάθε μορφή καρκίνου. Σύμφωνα με τις οδηγίες, η τακτική άσκηση και η επιλογή υγιεινών διατροφικών συνηθειών ελαττώνει σημαντικά τον κίνδυνο.
Ειδικοί προτείνουν τουλάχιστον 150 λεπτά μέτριας έντασης άσκηση ή 75 λεπτά έντονης φυσικής δραστηριότητας ανά εβδομάδα. Συνιστάται καθημερινή κατανάλωση έως 2,5 φλιτζανιών λαχανικών και φρούτων, αυξημένη πρόσληψη φυτικών ινών και περιορισμό της κατανάλωσης κόκκινου κρέατος, λιπαρών γαλακτοκομικών και αυγών. Για τις ανάγκες σε πρωτεΐνες, επιλέγετε άπαχα γαλακτοκομικά, όσπρια, ξηρούς καρπούς ή προϊόντα σόγιας. Ενδείκνυται αποφυγή υπέρμετρου ψησίματος ή τηγανίσματος κρέατος και ψαριών.
Υπάρχει η υπόνοια ότι ορισμένα φάρμακα, όπως η ασπιρίνη και τα μη στεροειδή αντιφλεγμονώδη, ενδέχεται να μειώνουν την ανάπτυξη πολυπόδων, ωστόσο δεν έχει τεκμηριωθεί πλήρως η αποτελεσματικότητα και η ασφαλής δοσολογία τους λόγω ενδεχόμενων σοβαρών παρενεργειών όπως γαστρική αιμορραγία, έμφραγμα ή εγκεφαλικό. Οποιαδήποτε προληπτική φαρμακοθεραπεία απαιτεί προηγούμενη συμβουλή από ιατρό, ιδιαιτέρως για άτομα με αυξημένο ατομικό κίνδυνο.
Η ορμονική αγωγή μετά την εμμηνόπαυση, που συνδυάζει οιστρογόνα και προγεστερόνη, μπορεί να ελαττώσει ελαφρώς τον κίνδυνο εμφάνισης αυτού του καρκίνου, ωστόσο εμπεριέχει αυξημένο κίνδυνο για άλλες μορφές κακοήθειας. Απαιτείται συζήτηση με τον ιατρό για εκτίμηση των ωφελειών και των κινδύνων.
Η αξία του προσυμπτωματικού ελέγχου
Η τακτική προληπτική εξέταση είναι ζωτικής σημασίας για την έγκαιρη διάγνωση καρκίνου του εντέρου. Σε ενήλικες με μέσο κίνδυνο συνιστάται η έναρξη ελέγχου από τα 45 έως τα 75 έτη. Η επιλογή της μεθόδου προσυμπτωματικού ελέγχου και η συχνότητα καθορίζονται από τον ιατρό ανάλογα με τον ατομικό κίνδυνο.
- Έλεγχος κοπράνων για λανθάνον αίμα – ετησίως
- DNA κοπράνων – κάθε 3 χρόνια
- Εύκαμπτη σιγμοειδοσκόπηση – ανά 5ετία
- Εικονική κολονοσκόπηση – κάθε 5 χρόνια
- Πλήρης κολονοσκόπηση – ανά 10ετία
Σε περιπτώσεις αυξημένου κινδύνου, όπως οικογενειακό ιστορικό ή παλαιότερες φλεγμονώδεις νόσοι εντέρου, ο έλεγχος θα πρέπει να ξεκινά νωρίτερα ή να επαναλαμβάνεται συχνότερα, ενδεχομένως με πρόσθετες διαγνωστικές εξετάσεις.
Για άτομα άνω των 75 ετών, η απόφαση για συνέχιση του ελέγχου λαμβάνεται εξατομικευμένα από τον ιατρό, ενώ μετά την ηλικία των 85 ετών κατά κανόνα τερματίζεται ο τακτικός προσυμπτωματικός έλεγχος.