Πνευμονική εμβολή: συμπτώματα και θεραπευτικές επιλογές
Θα μάθετε
- Τι είναι η πνευμονική εμβολή και πόσο συχνά εμφανίζεται
- Παράγοντες κινδύνου και αιτίες της πνευμονικής εμβολής
- Διαφορετικοί τύποι πνευμονικής εμβολής
- Κύρια συμπτώματα της πνευμονικής εμβολής
- Διαγνωστικές εξετάσεις και μέθοδοι
- Σύγχρονες θεραπευτικές μέθοδοι και επιλογές
- Αντιπηκτική θεραπεία και βασικά χαρακτηριστικά
- Θρομβολυτική θεραπεία και πότε χρησιμοποιείται
Η πνευμονική εμβολή είναι μια επικίνδυνη κατάσταση κατά την οποία διαταράσσεται η ροή του αίματος στις πνευμονικές αρτηρίες. Η διαταραχή αυτή μπορεί να οδηγήσει σε ανεπάρκεια της δεξιάς κοιλίας της καρδιάς. Αποτελεί μία από τις συχνότερες αιτίες θανάτου μέσα στα νοσοκομεία, με συχνότητα που αναφέρεται από 20 έως 200 περιστατικά ανά 100.000 άτομα. Τα βασικά σημεία που μπορεί να εμφανιστούν είναι δύσπνοια, πόνος στο στήθος, απόχρεμψη αίματος και λιποθυμικό επεισόδιο. Η πνευμονική εμβολή χρειάζεται άμεση αντιμετώπιση. Παρότι οι σύγχρονες θεραπευτικές επιλογές έχουν προοδεύσει, η νόσος παραμένει σοβαρή και εξακολουθεί να συνδέεται με κίνδυνο θανάτου.
Τι είναι η πνευμονική εμβολή και πόσο συχνά εμφανίζεται
Η πνευμονική εμβολή (PE) είναι επιπλοκή κατά την οποία ένας θρόμβος αίματος φράζει τις πνευμονικές αρτηρίες. Αυτό έχει ως αποτέλεσμα να μειώνεται ή να διακόπτεται η αιμάτωση των πνευμόνων. Στην Ευρώπη καταγράφονται περίπου 95 έως 100 περιστατικά ανά 100.000 κατοίκους κάθε χρόνο. Επιπλέον, έως και 40-50% των ατόμων με φλεβική θρόμβωση διατρέχουν κίνδυνο να εμφανίσουν πνευμονική εμβολή.
Στατιστικά στοιχεία για την πνευμονική εμβολή στη λιθουανία
Στη Λιθουανία, η συχνότητα της φλεβικής θρόμβωσης υπολογίζεται σε 1 περιστατικό ανά 1.000 κατοίκους ετησίως. Για την πνευμονική εμβολή, η συχνότητα εκτιμάται σε 0,5 περιστατικά ανά 1.000 κατοίκους τον χρόνο. Επειδή τα κλινικά σημεία δεν είναι ειδικά, η ακριβής αποτύπωση των δεδομένων είναι δύσκολη.
Κίνδυνος υποτροπής
Σε ασθενείς που έχουν ήδη περάσει πνευμονική εμβολή, η πιθανότητα να επανεμφανιστεί είναι αυξημένη. Περίπου το 10% εμφανίζει νέο επεισόδιο μέσα στους πρώτους 6 μήνες. Μέσα στον πρώτο χρόνο το ποσοστό ανέρχεται στο 12%, σε ορίζοντα 5ετίας στο 25% και σε 10 χρόνια φτάνει περίπου το 30%.
Παράγοντες κινδύνου και αιτίες της πνευμονικής εμβολής
Η πνευμονική εμβολή χαρακτηρίζεται ως ιδιαίτερα επικίνδυνη, ενώ σχετίζεται με πολλούς παράγοντες κινδύνου. Μεταξύ των σημαντικότερων περιλαμβάνονται η μεγαλύτερη ηλικία, το κάπνισμα και η αυξημένη αρτηριακή πίεση. Επιπλέον, αυξημένο κίνδυνο έχουν άτομα με υπερβάλλον σωματικό βάρος, σακχαρώδη διαβήτη, διαταραχές της πήξης, μειωμένη κινητικότητα, καθώς και όσοι πραγματοποιούν μεγάλης διάρκειας ταξίδια. Χαμηλά επίπεδα λιπιδίων και η χρήση από του στόματος αντισυλληπτικών αναφέρονται επίσης ως επιβαρυντικοί παράγοντες.
Συχνά, η πνευμονική εμβολή προκύπτει ως επιπλοκή άλλων καταστάσεων, όπως ορθοπεδικές επεμβάσεις, τραυματισμοί, κακοήθειες, χημειοθεραπεία και έμφραγμα του μυοκαρδίου. Η θεραπεία ορμονικής υποκατάστασης και τα χρόνια καρδιακά νοσήματα μπορούν επίσης να αυξήσουν την πιθανότητα εμφάνισης. Η σωματική δραστηριότητα και η επαρκής λήψη υγρών θεωρούνται σημαντικές. Είναι απαραίτητη η έγκαιρη ιατρική εκτίμηση όταν παρουσιαστούν συμπτώματα όπως αιφνίδια δύσπνοια, πόνος στο στήθος ή βήχας με αίμα, καθώς και η συζήτηση με γιατρό για τους παράγοντες κινδύνου. Μόνο μια συνολική προσέγγιση μπορεί να μειώσει τον κίνδυνο μιας απειλητικής για τη ζωή κατάστασης.
Διαφορετικοί τύποι πνευμονικής εμβολής
Η θρομβοεμβολή της πνευμονικής αρτηρίας (PATE) μπορεί να εμφανιστεί με διαφορετικές μορφές. Η εικόνα εξαρτάται από το μέγεθος του αγγείου που αποφράσσεται και τη μάζα του θρόμβου. Περιγράφονται τρεις βασικές μορφές πνευμονικής εμβολής: μαζική, υπομαζική και μικροεμβολή.
Μαζική πνευμονική εμβολή
Η μαζική PATE αναφέρεται όταν έχει αποφραχθεί πάνω από το 60% των πνευμονικών αγγείων. Πρόκειται για μορφή εξαιρετικά απειλητική, καθώς επηρεάζει περισσότερο από τη μισή πνευμονική κυκλοφορία και μπορεί να προκαλέσει καρδιακή ανεπάρκεια και θάνατο. Οι θρόμβοι στο αίμα και η θρόμβωση αποτελούν τις κύριες αιτίες.
Υπομαζική πνευμονική εμβολή
Η υπομαζική PATE αφορά απόφραξη περίπου 50-60% των πνευμονικών αγγείων. Τα συμπτώματα είναι εντονότερα από εκείνα της μικροεμβολής, αλλά δεν είναι τόσο ακραία όσο στη μαζική μορφή. Η κλινική εικόνα μπορεί να επιδεινωθεί γρήγορα, όμως ο άμεσος κίνδυνος για τη ζωή δεν εμφανίζεται τόσο ξεκάθαρα όσο στη μαζική εμβολή.
Μικροεμβολή
Η μικροεμβολή περιγράφεται όταν η απόφραξη αφορά λιγότερο από το μισό των πνευμονικών αγγείων. Συχνά δεν συνοδεύεται από σαφή κλινικά σημεία, μπορεί όμως να εντοπιστεί με απεικονιστικές εξετάσεις. Και εδώ, οι θρόμβοι και η θρόμβωση αναφέρονται ως βασικοί μηχανισμοί. Όσο μεγαλύτερος είναι ο θρόμβος, τόσο μεγαλύτερο αγγείο μπορεί να αποφραχθεί, κάτι που οδηγεί σε βαρύτερα συμπτώματα και σε υψηλότερο κίνδυνο για τη ζωή του ασθενούς.
Κύρια συμπτώματα της πνευμονικής εμβολής
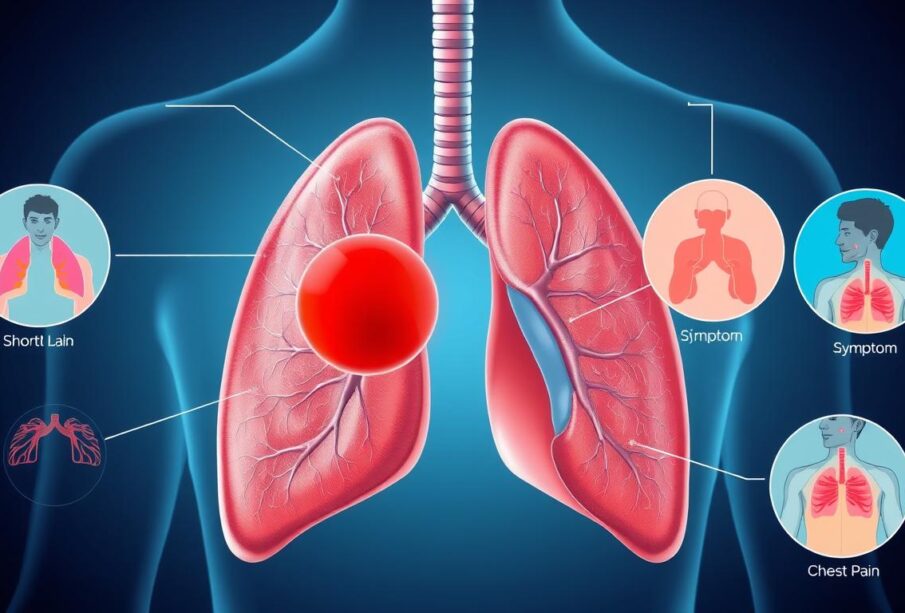
Η πνευμονική εμβολή μπορεί να εκδηλωθεί με συχνά συμπτώματα, τα οποία επηρεάζονται από το μέγεθος του αγγείου που έχει κλείσει και από την έκταση του πνευμονικού τμήματος που επηρεάζεται. Τα βασικά συμπτώματα περιλαμβάνουν:
- πόνο στο στήθος, αίσθημα πίεσης, καύσου ή βάρους
- δύσπνοια και δυσκολία στην αναπνοή
- απόχρεμψη αίματος
- λιποθυμία
- ταχεία αναπνοή (ταχύπνοια)
- χαμηλή αρτηριακή πίεση
- αλλοιώσεις στο ΗΚΓ συμβατές με υπερφόρτωση της δεξιάς κοιλίας
Η ένταση των ενοχλημάτων σχετίζεται με το πόσο μεγάλο αγγείο έχει αποφραχθεί και πόση πνευμονική περιοχή επηρεάζεται. Όταν η απόφραξη αφορά μεγαλύτερο αγγείο και ευρύτερο τμήμα του πνεύμονα, τα συμπτώματα είναι πιο έντονα. Η μαζική πνευμονική εμβολή συνοδεύεται συνήθως από βαρύτερη κλινική εικόνα, ενώ οι μικροεμβολές προκαλούν ηπιότερες εκδηλώσεις.
Διαγνωστικές εξετάσεις και μέθοδοι
Η διάγνωση της πνευμονικής εμβολής βασίζεται σε διάφορες εξετάσεις που βοηθούν να εκτιμηθούν τα χαρακτηριστικά και η βαρύτητα της κατάστασης. Κεντρικό ρόλο έχουν η αγγειογραφία των πνευμονικών αρτηριών και το σπινθηρογράφημα πνευμόνων με ραδιοϊσότοπα. Σήμερα, η εξέταση που χρησιμοποιείται συχνότερα είναι η αξονική τομογραφία με αγγειογραφία πνευμονικών αρτηριών, η οποία συμβάλλει καθοριστικά στην επιβεβαίωση της διάγνωσης.
Αξονική τομογραφία
Η αξονική τομογραφία μπορεί να δείξει την παρουσία θρόμβου στις πνευμονικές αρτηρίες και παράλληλα να επιβεβαιώσει ή να αποκλείσει άλλες παθήσεις των πνευμόνων. Θεωρείται βασική μέθοδος για τη διάγνωση της πνευμονικής εμβολής, καθώς παρέχει λεπτομέρειες για το μέγεθος του θρόμβου, τη θέση του και πιθανές επιπλοκές.
Εξετάσεις αίματος
Οι αιματολογικές εξετάσεις, όπως η μέτρηση των D-dimers, χρησιμοποιούνται ως αρχικά τεστ. Συνεισφέρουν στην εκτίμηση του ενδεχομένου να υπάρχει πνευμονική εμβολή. Αυξημένες τιμές D-dimers στον ορό υποδηλώνουν διαδικασία σχηματισμού θρόμβων.
Σπινθηρογράφημα πνευμόνων
Το σπινθηρογράφημα πνευμόνων με χρήση ραδιοϊσοτόπων αποτελεί συχνή διαγνωστική επιλογή και βοηθά στην ανίχνευση διαταραχών της αιμάτωσης στους πνεύμονες. Είναι ιδιαίτερα χρήσιμο όταν τα ευρήματα της αξονικής τομογραφίας δεν είναι σαφή.
Σύγχρονες θεραπευτικές μέθοδοι και επιλογές
Για την αντιμετώπιση της πνευμονικής εμβολής εφαρμόζονται διαφορετικές θεραπευτικές προσεγγίσεις. Κύρια θέση έχουν τα αντιπηκτικά, όπως η ηπαρίνη, που περιορίζουν την εξέλιξη των θρόμβων. Χρησιμοποιούνται επίσης ανταγωνιστές της βιταμίνης K, με στόχο την πρόληψη νέων θρομβώσεων. Σε περιπτώσεις μαζικής πνευμονικής εμβολής μπορεί να χορηγηθούν θρομβολυτικά. Η στρεπτοκινάση και η ουροκινάση διαλύουν τον θρόμβο, ωστόσο η μέθοδος αυτή συνδέεται με κίνδυνο αιμορραγίας. Η πνευμονική αγγειοπλαστική με μπαλόνι (BPA) είναι νεότερη διαδικασία, με σκοπό τη διάνοιξη στενωμένων κλάδων των πνευμονικών αρτηριών, ώστε να βελτιωθεί η ροή του αίματος και να μειωθεί η πίεση.
- Για τη θεραπεία της πνευμονικής εμβολής χορηγούνται αντιπηκτικά, όπως η ηπαρίνη, οι ηπαρίνες χαμηλού μοριακού βάρους και οι ανταγωνιστές της βιταμίνης K.
- Θρομβολυτικά, όπως η στρεπτοκινάση και η ουροκινάση, χρησιμοποιούνται σε περιπτώσεις μαζικής θρόμβωσης.
- Η πνευμονική αγγειοπλαστική με μπαλόνι (BPA) αποτελεί νεότερη επεμβατική τεχνική για τη διάνοιξη στενωμένων κλάδων της πνευμονικής αρτηρίας.
Η σύγχρονη ιατρική διαθέτει αρκετές αποτελεσματικές λύσεις που μπορούν να βελτιώσουν την ποιότητα ζωής των ασθενών. Από την αντιπηκτική αγωγή έως τις νεότερες επεμβατικές τεχνικές, η επιλογή εξαρτάται από τα δεδομένα κάθε ασθενούς.
Αντιπηκτική θεραπεία και βασικά χαρακτηριστικά
Σε περιστατικά πνευμονικής εμβολής, η θεραπευτική αντιμετώπιση ξεκινά συνήθως με τη χορήγηση αντιπηκτικών. Τα φάρμακα αυτά συμβάλλουν στη διάσπαση των θρόμβων που αποφράσσουν τα αγγεία και μειώνουν την πιθανότητα να δημιουργηθούν νέοι.
Χορήγηση ηπαρίνης
Η αγωγή αρχίζει με ηπαρίνη, η οποία μπορεί να δοθεί ενδοφλέβια ή υποδόρια. Δρα γρήγορα, αλλά η διάρκειά της είναι περιορισμένη, γι’ αυτό και συχνά συνδυάζεται με από του στόματος αντιπηκτικά.
Από του στόματος αντιπηκτικά
Όταν ο δείκτης INR φτάσει τιμές 2-3 και ο χρόνος προθρομβίνης (SPA) 15-25%, η ηπαρίνη αντικαθίσταται από βαρφαρίνη. Είναι κρίσιμο οι ασθενείς να μη μεταβάλλουν τις δόσεις που έχουν δοθεί από τον γιατρό, καθώς κάτι τέτοιο μπορεί να προκαλέσει επιπλοκές. Κατά τη λήψη βαρφαρίνης απαιτείται τακτικός έλεγχος των δεικτών INR και SPA, ώστε η αναστολή της πήξης να παραμένει στο σωστό επίπεδο και να μειώνεται ο κίνδυνος σοβαρών προβλημάτων, όπως αιμορραγία ή νέοι θρόμβοι.
Θρομβολυτική θεραπεία και πότε χρησιμοποιείται
Σε μαζικά περιστατικά θρόμβωσης, η αντιμετώπιση μπορεί να περιλαμβάνει θρομβολυτική θεραπεία. Θρομβολυτικά όπως η στρεπτοκινάση και η ουροκινάση προτείνονται όταν έχει τεκμηριωθεί μεγάλος θρόμβος, ο ασθενής είναι νεότερος και δεν συνυπάρχουν βαριές συνοδές παθήσεις. Η διάλυση του θρόμβου μπορεί να επιτευχθεί μέσα στις πρώτες 2-4 ώρες από την έναρξη των συμπτωμάτων. Η εφαρμογή της θεραπείας δεν περιορίζεται μόνο στη συστηματική χορήγηση, καθώς μπορεί να γίνει και με καθετηριακή θρομβόλυση, όπου ο θρόμβος αντιμετωπίζεται άμεσα κατά τη διάρκεια της διαδικασίας. Στόχος της θρομβολυτικής θεραπείας είναι η όσο το δυνατόν ταχύτερη απομάκρυνση της θρόμβωσης και η αποκατάσταση της αντιμετώπισης. Παρότι η μέθοδος είναι αποτελεσματική, απαιτείται ιδιαίτερα προσεκτική επιλογή, με αξιολόγηση των παραγόντων κινδύνου του ασθενούς. Οι σύγχρονες τεχνικές και η συνεχής παρακολούθηση συμβάλλουν στην επίτευξη των καλύτερων δυνατών αποτελεσμάτων και στη μείωση του κινδύνου επιπλοκών.